获取国外rine药品价格,使用等信息,最快 24 小时回馈
rine
rine
警告
- 这种药物可能会导致不正常的威胁生命的心跳(延长QT间隔)。如果您的心电图QT较长,请咨询您的医生。
- 您将必须在不停地监视您的心脏的环境中启动和重新启动Sorine(索他洛尔片)。与您的医生交谈。
- 如果您患有肾脏疾病,请咨询您的医生。
- 在没有与医生交谈的情况下,请勿从一种形式的Sorine(索他洛尔片)更改为另一种形式。
Sorine的用途:
- 它用于治疗某些威胁生命的异常心跳。
- 它用于在某些类型的异常心跳(房颤或房扑)中保持正常的心跳。
在服用Sorine之前,我需要告诉我的医生什么?
- 如果您对索他洛尔或Sorine的任何其他部分(索他洛尔片)过敏。
- 如果您对Sorine过敏(索他洛尔片); Sorine的任何部分(索他洛尔片);或任何其他药物,食物或物质。告诉您的医生有关过敏以及您有什么症状。
- 如果您有以下任何健康问题:引起呼吸急促或喘息的哮喘或其他肺部疾病或呼吸问题,心力衰竭(心脏虚弱),某些类型的异常心跳(称为心脏传导阻滞或病态窦房结综合征)或心律缓慢。
- 如果您有以下任何健康问题:钾或镁含量低。
- 如果您服用任何不正常的心跳药物。
- 如果您正在服用任何可能导致某种类型的心跳不正常(延长QT间隔)的药物。有许多药物可以做到这一点。如果不确定,请咨询您的医生或药剂师。
- 如果您正在母乳喂养。服用Sorine(索他洛尔片)时请勿母乳喂养。
这不是与Sorine(索他洛尔片)相互作用的所有药物或健康问题的列表。
告诉您的医生和药剂师所有药物(处方药或非处方药,天然产品,维生素)和健康问题。您必须检查以确保对所有药物和健康问题服用Sorine(索他洛尔片)都是安全的。未经医生许可,请勿开始,停止或更改任何药物的剂量。
服用Sorine时我需要了解或做些什么?
- 告诉所有医疗保健提供者您服用Sorine(索他洛尔片)。这包括您的医生,护士,药剂师和牙医。
- 在您看到Sorine(索他洛尔片剂)如何影响您之前,请避免驾驶和执行其他需要提醒您注意的任务或动作。
- 为了减少头晕或晕眩的机会,如果您一直坐着或躺着,请慢慢抬起。小心上下楼梯。
- 按照医生的指示检查血压和心率。
- 按照医生的指示检查血液。与医生交谈。
- 在开始Sorine(索他洛尔片)之前和治疗期间,您将需要ECG。与您的医生交谈。
- 这种药物可能会影响某些实验室测试。告诉您所有的医疗保健提供者和实验室工作人员您服用Sorine(索他洛尔片)。
- 这种药可能掩盖了低血糖的迹象。与医生交谈。
- 如果您的血糖较高(糖尿病),则需要密切注意血糖。
- 告诉您的医生您是否出汗过多,体液大量流失,呕吐,腹泻,不饿或口渴。
- 不要突然停止服用Sorine(索他洛尔片)。如果这样做,可能会加剧胸痛,并且在某些情况下可能会导致心脏病发作。如果您患有某些类型的心脏病,则风险可能更大。为避免副作用,您将需要按照医生的指示缓慢停止Sorine(索他洛尔片)。如果您出现新的或更严重的胸痛或出现其他心脏问题,请立即致电医生。
- 这种药物可能使您很难判断您是否有甲状腺过度活跃的迹象,例如心跳加快。如果甲状腺功能亢进,突然停止服用Sorine(索他洛尔片),它可能会变得更糟,并且可能危及生命。与您的医生交谈。
- 如果您有非常严重的过敏反应,请咨询您的医生。如果接触引起过敏的原因,您可能会有更坏反应的机会。如果您使用肾上腺素治疗非常严重的过敏反应,请咨询您的医生。服用Sorine(索他洛尔片)时,肾上腺素可能效果不佳。
- 女性患者发生副作用的机会可能更高。与医生交谈。
- 告诉医生您是否怀孕或计划怀孕。您将需要在怀孕期间谈论使用Sorine(索他洛尔片)的益处和风险。
如何最好地服用这种药物(Sorine)?
按照医生的指示使用Sorine(索他洛尔片)。阅读提供给您的所有信息。请严格按照所有说明进行操作。
- 食用或不食用。
- 在一天的同一时间服用Sorine(索他洛尔片)。
- 即使您感觉良好,也应按照医生或其他医疗保健提供者的指示继续服用Sorine(索他洛尔片)。
- 在Sorine(索他洛尔片)的2小时内,请勿服用其中含有铝或镁的抗酸剂。
- 如果您不能吞服药片,可以制成液体(悬浮液)。与您的医生或药剂师交谈。
- 如果制成液体(悬浮液),请在使用前充分摇匀。
液体(悬浮液):
- 仔细测量液体剂量。使用Sorine(索他洛尔片)随附的测量设备。如果没有,请向药剂师索要测量Sorine(索他洛尔片)的设备。
- 请勿使用家用茶匙或汤匙测量Sorine(索他洛尔片)。这样做可能导致剂量过高。
如果我错过了剂量怎么办?
- 跳过错过的剂量并返回到您的正常时间。
- 请勿同时服用2剂或额外剂量。
我需要马上打电话给我的医生什么副作用?
警告/警告:尽管这种情况很少见,但有些人在服药时可能会有非常严重的副作用,有时甚至是致命的副作用。如果您有以下任何与严重不良副作用相关的症状或体征,请立即告诉医生或寻求医疗帮助:
- 过敏反应的迹象,如皮疹;麻疹;瘙痒;发红或发烧的皮肤发红,肿胀,起泡或脱皮;喘息胸部或喉咙发紧;呼吸,吞咽或说话困难;异常嘶哑或嘴,脸,嘴唇,舌头或喉咙肿胀。
- 头晕或昏倒非常严重。
- 胸痛或压力。
- 心跳快或慢。
- 新的或更糟的异常心跳。
- 感觉很累或虚弱。
- 出汗很多。
- 视力改变。
- Sorine(索他洛尔片)会导致心力衰竭,而已经患有心力衰竭的人会变得更糟。告诉医生您是否患有心脏病。如果您出现呼吸急促,体重增加过多,心跳不正常或手臂或腿部出现新的或更糟的肿胀,请立即致电医生。
Sorine有哪些其他副作用?
所有药物都可能引起副作用。但是,许多人没有副作用,或者只有很小的副作用。如果这些副作用或任何其他副作用困扰您或不消失,请致电您的医生或获得医疗帮助:
- 头晕。
- 头痛。
- 腹泻。
- 胃部不适或呕吐。
- 感到疲倦或虚弱。
这些并非所有可能发生的副作用。如果您对副作用有疑问,请致电您的医生。打电话给您的医生,征求有关副作用的医疗建议。
您可以致电1-800-332-1088向FDA报告副作用。您也可以在https://www.fda.gov/medwatch报告副作用。
如果怀疑OVERDOSE:
如果您认为服药过量,请致电毒物控制中心或立即就医。准备好告诉或显示采取了什么,采取了多少,何时发生。
如何储存和/或丢弃Sorine?
- 存放在室温下。
- 存放在干燥的地方。不要存放在浴室中。
- 如果药片制成液体(悬浮液),请在室温下存放。丢弃三个月后未使用的任何零件。
- 将所有药物放在安全的地方。将所有毒品放在儿童和宠物够不到的地方。
- 扔掉未使用或过期的药物。除非被告知,否则不要冲厕所或倒水。如果您对扔出药物的最佳方法有疑问,请咨询您的药剂师。您所在地区可能有毒品回收计划。
消费者信息使用
- 如果症状或健康问题没有好转或恶化,请致电医生。
- 不要与他人共享您的药物,也不要服用他人的药物。
- 有些药物可能还有另一份患者信息单张。请咨询您的药剂师。如果您对Sorine(索他洛尔片)有任何疑问,请与您的医生,护士,药剂师或其他医疗保健提供者联系。
- 如果您认为服药过量,请致电毒物控制中心或立即就医。准备好告诉或显示采取了什么,采取了多少,何时发生。
注意:本文档包含有关索他洛尔的副作用信息。此页面上列出的某些剂型可能不适用于Sorine品牌。
综上所述
Sorine的常见副作用包括:心动过缓和疲劳。其他副作用包括:恶心和呕吐。有关不良影响的完整列表,请参见下文。
对于消费者
适用于索他洛尔:口服液,口服片剂
其他剂型:
- 静脉内溶液
警告
口服途径(解决方案)
为了最大程度地降低诱发心律失常的风险,应将口服索他洛尔开始或重新开始或从静脉使用索他洛尔转为口服给药的患者放置在可以提供心脏复苏,连续心电图监测和肌酐清除率计算的设施中。索他洛尔可导致威胁生命的室性心动过速,并伴有QT间隔延长。如果基线QTc超过450毫秒,请勿开始索他洛尔治疗。如果QT间隔延长至500毫秒或更长时间,则必须减少剂量,延长两次剂量之间的间隔,或停止使用药物。根据肌酐清除率调整给药间隔。
口服途径(平板电脑)
为了使药物性心律失常的风险最小化,请在可以提供心脏复苏和连续心电图监测的设施中启动或重新启动口服索他洛尔。索他洛尔可导致威胁生命的室性心动过速,并伴有QT间隔延长。如果QT间隔延长至500毫秒或更长,请减少剂量,延长给药间隔或停药。计算肌酐清除率以确定适当的剂量。
需要立即就医的副作用
索他洛尔(Sorine中包含的活性成分)及其所需的作用可能会引起一些不良作用。尽管并非所有这些副作用都可能发生,但如果确实发生了,则可能需要医疗护理。
服用索他洛尔时,如果有下列任何副作用,请立即咨询医生:
比较普遍;普遍上
- 模糊的视野
- 胸痛或不适
- 混乱
- 呼吸困难或劳累
- 从躺着或坐着的姿势突然起床时头晕,头晕或头昏眼花
- 快,慢,不规则,剧烈或心跳或脉搏加快
- 头晕,头晕或昏厥
- 恶心和呕吐
- 出汗
- 面部,手指,脚或小腿肿胀
- 胸闷
- 异常疲倦或虚弱
不常见
- 腹部或胃部疼痛或肿胀
- 身体疼痛或疼痛
- 灼烧,爬行,发痒,麻木,刺,“针刺”或刺痛感
- 咳嗽或声音嘶哑
- 警觉性下降
- 说话困难
- 颈静脉扩张
- 双重视野
- 极度疲劳
- 温暖或热的感觉
- 发烧或发冷
- 皮肤潮红或发红,尤其是在脸部和颈部
- 头痛
- 无法移动手臂,腿部或面部肌肉
- 无法说话
- 不规则的呼吸
- 关节疼痛或肿胀
- 失去声音
- 下背部或侧面疼痛
- 紧张
- 嘈杂的呼吸
- 排尿疼痛,灼痛或困难
- 敲打耳朵
- 言语缓慢
- 体重增加
罕见
- 快速呼吸
- 查明皮肤上的红色斑点
如果服用索他洛尔有以下任何过量现象,请立即寻求紧急帮助:
服用过量的症状
- 焦虑
- 冷汗
- 凉爽,白皙的皮肤
- 萧条
- 饥饿加剧
- 噩梦
- 癫痫发作
- 颤抖
- 言语不清
不需要立即就医的副作用
索他洛尔可能会发生一些副作用,通常不需要医疗。随着身体对药物的适应,这些副作用可能会在治疗期间消失。另外,您的医疗保健专业人员可能会告诉您一些预防或减少这些副作用的方法。
请咨询您的医疗保健专业人员,是否持续存在以下不良反应或令人讨厌,或者是否对这些副作用有任何疑问:
比较普遍;普遍上
- 胃酸或酸
- 睡眠困难
- 胃灼热或消化不良
- 手臂或腿部疼痛
不常见
- 视力变化
- 性能力或性欲下降
- 食欲不振
- 情绪变化
- 夜盲症
- 通过气体
- 皮疹
- 体重变化
罕见
- 自我或周围环境不断运动的感觉
- 脱发或头发稀疏
- 皮肤瘙痒
- 肌肉酸痛或抽筋
- 肌肉疼痛或僵硬
- 情绪上反应迅速或反应过度
- 旋转感
- 严重晒伤
对于医疗保健专业人员
适用于索他洛尔:静脉内溶液,口服溶液,口服片剂
心血管的
非常常见(10%或更多):心动过缓(最高16%),胸痛(最高16%),心lp(最高14%)
常见(1%至10%):水肿,心电图异常,低血压,心律失常(包括尖锐湿疣),晕厥,心力衰竭,晕厥,血管舒张,自动植入式心脏复律除颤器(AICD)放电,高血压,中风[参考]
神经系统
非常常见(10%或更多):疲劳(最高20%),头晕(最高20%),乏力(最高13%),头晕(最高12%)
常见(1%至10%):头痛,出汗,感觉异常[Ref]
呼吸道
非常常见(10%或更多):呼吸困难(高达21%)
常见(1%至10%):肺部疾病,上呼吸道疾病,哮喘[参考]
胃肠道
很常见(10%或更多):恶心/呕吐(高达10%)
常见(1%至10%):食欲不振,腹泻,消化不良,腹痛,结肠问题,肠胃气胀,抽筋[参考]
新陈代谢
常见(1%至10%):重量变化[参考]
皮肤科
普通(1%至10%):皮疹[参考]
肌肉骨骼
常见(1%至10%):肢体疼痛,背痛[Ref]
泌尿生殖
常见(1%至10%):泌尿生殖系统疾病,性功能障碍[参考]
血液学
常见(1%至10%):出血[参考]
免疫学的
常见(1%至10%):感染[参考]
本地
常见(1%至10%):局部疼痛[参考]
眼科
常见(1%至10%):视力问题[参考]
其他
常见(1%至10%):发烧,实验室值异常
未报告频率:味觉异常,听力障碍[参考]
精神科
常见(1%至10%):抑郁,睡眠问题,意识改变,焦虑,情绪变化[参考]
参考文献
1.“产品信息。Betapace(索他洛尔)。”加利福尼亚州里士满市Berlex。
2. Gossinger HD,Siostrzonek P,Schmoliner R,Grimm G,Jager U,Mosslacher H指出:“索他洛尔诱发的扭转性室速对预先存在对程序性心室刺激的正常反应的患者有意义。” Eur Heart J 8(1987):1351-3
3.英国医学会。英国皇家制药学会。联合配方委员会“英国国家配方。可从以下网址获得:URL:http://bnf.org/bnf/”
4. Hohnloser SH,Vandeloo A,Baedeker F“房颤药理学复律的功效和心律失常的危险:索他洛尔与奎尼丁的前瞻性比较。” J Am Coll Cardiol 26(1995):852-8
5.澳大利亚药学会“ APPGuide在线。澳大利亚处方产品在线指南。可从以下网址获得:URL:http://www.appco.com.au/appguide/default.asp”。 ([2006]):
6. Lehtonen A,Hietanen E,Marniemi J,Peltonen P,Nikkila EA“索他洛尔戒断对血脂和脂蛋白脂酶活性的影响。” Int J临床Pharmacol Ther Toxicol 21(1983):73-6
某些副作用可能没有报道。您可以将其报告给FDA。
成人预防AFIB / AFL复发的剂量
建议的初始剂量为每天两次80毫克。如果QT c <500毫秒,该剂量可以每3天每天增加80 mg的增量[请参阅警告和注意事项(5.1)] 。持续监测患者,直到达到稳态血液水平。大多数患者每天两次120 mg会产生满意的反应。肌酐清除率<40 mL / min或QT c > 450的患者禁止使用索他洛尔[见禁忌症(4)] 。
室性心律失常或AFIB / AFL的儿科剂量
在开始和重新开始索他洛尔治疗时,应对儿童采取与成人相同的预防措施。
对于2岁以上的孩子
对于肾功能正常的约2岁及以上的儿童,针对体表面积标准化的剂量既适合初始剂量,也适合增量剂量。由于儿童的III类效价与成人的相差无几,因此达到成人剂量范围内的血浆浓度是适当的指南[参见临床药理学(12.1,12.3)]。
根据儿科药代动力学数据,建议进行以下操作:
为了开始治疗,每天三次服用30 mg / m 2 (每日总剂量90 mg / m 2 )大约等于成人最初的每日160 mg总剂量。随后可能会发生最大为60 mg / m 2的滴定(大约相当于成人每日360 mg的总剂量)。滴定应以临床反应,心率和QT c为指导,最好在医院内增加剂量。在年龄调整后的正常肾功能患者中,应在两次剂量增加之间至少间隔36小时,以达到索他洛尔的稳态血浆浓度。
对于2岁以下的孩子
对于大约2岁或更小的儿童,上述儿科剂量应减少一个主要取决于年龄的因素,如下图所示,年龄以对数标度表示,以月为单位。
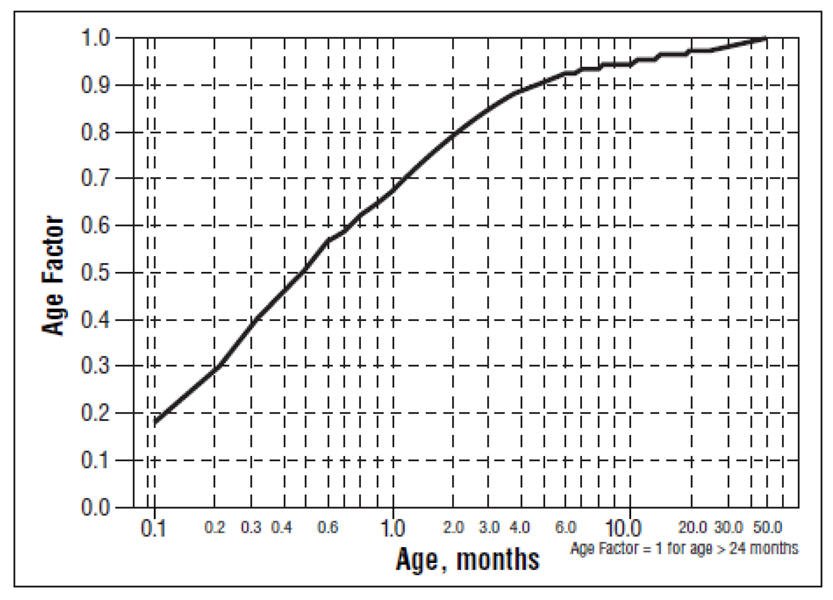
对于20个月大的儿童,建议肾功能正常的2岁或更大儿童的剂量应乘以0.97;初始起始剂量为(30×0.97)= 29.1 mg / m 2 ,每天给药3次。对于1个月大的孩子,起始剂量应乘以0.68;初始起始剂量为(30×0.68)= 20 mg / m 2 ,每天给药3次。对于大约1周的孩子,初始起始剂量应乘以0.3;起始剂量为(30×0.3)= 9 mg / m 2 。使用类似的计算进行剂量滴定。
由于索他洛尔的半衰期随年龄的减少(约2岁以下)而降低,因此达到稳态的时间也将增加。因此,新生儿的稳态时间可能长达一周或更长时间。
肾功能不全患者的剂量
大人
在肾功能降低的任何年龄组中,都应以较低剂量或增加剂量间隔使用索他洛尔。在任何剂量和/或频率下达到稳态都需要更长的时间。密切监测心率和QT c 。
肾功能不全的剂量增加应在适当的时间间隔内至少给药5次后进行(表1)。透析中部分除去了索他洛尔;透析患者的剂量尚无具体建议。
初始剂量80 mg和后续剂量应按表1或表2列出的间隔时间给药。
| 肌酐清除率mL / min | 加药间隔(小时) |
|---|---|
| > 60 | 12 |
| 30至59 | 24 |
| 10至29 | 36至48 |
| <10 | 剂量应个体化 |
| 肌酐清除率mL / min | 加药间隔(小时) |
|---|---|
| > 60 | 12 |
| 40至59 | 24 |
| <40 | 禁忌的 |
即席口服溶液的制备
可以使用含有0.1%苯甲酸钠(Syrup,NF)的简单糖浆按如下方式配制5 mg / mL的Sotalol盐酸盐糖浆:
- 量取120毫升的简单糖浆。
- 将糖浆转移到6盎司琥珀色塑料(对苯二甲酸乙二酯[PET])处方药瓶中。使用了超大的瓶子以留有顶部空间,因此在摇晃瓶子时会进行更有效的混合。
- 将五(5)片SORINE(盐酸索他洛尔)120 mg片剂加到瓶中。这些片剂原样添加;不必压碎片剂。片剂的添加也可以首先完成。如果优选,也可以将片剂压碎。如果药片被压碎,应注意将全部药片粉末转移到装有糖浆的瓶子中。
- 摇动瓶子以润湿片剂的整个表面。如果片剂已被压碎,则摇动瓶子直至达到终点。
- 让片剂水合至少两个小时。
- 至少经过两个小时后,在至少另外两个小时的过程中间歇性地摇动瓶子,直到片剂完全崩解。可将片剂水合过夜以简化崩解过程。
当获得糖浆中细颗粒的分散体时,便达到了终点。
该混合过程导致溶液中含有5 mg / mL的盐酸索他洛尔。固体细颗粒是片剂的水不溶性惰性成分。
稳定性研究表明,该悬浮液在15°C至30°C(59°F至86°F)[请参见USP室温控制]和环境湿度下储存时,可以稳定三个月。
为了使药物性心律失常的风险降至最低,请在可以提供心脏复苏和连续心电图监测的设施中启动或重新启动口服索他洛尔。
索他洛尔可导致威胁生命的室性心动过速,并伴有QT间隔延长。
如果QT间隔延长至500毫秒或更长,请减少剂量,延长给药间隔或停药。
计算肌酐清除率以确定合适的剂量[见剂量和用法(2.5) ] 。
Sorine的适应症和用法
危及生命的室性心律失常
Sorine(盐酸索他洛尔)片剂适用于治疗危及生命的室性心律失常,例如持续性室性心动过速(VT) 。
使用限制:
Sorine(盐酸索他洛尔)片剂可能不会增加室性心律不齐患者的生存率。由于Sorine(盐酸索他洛尔)片的心律失常作用,包括非持续性室性心动过速(NSVT)患者的Torsade de Pointes(TdP)或新的室性心动过速/颤动(VT / VF)的比率为1.5%至2% )或室上性心律失常(SVT),即使不伴有症状的患者,一般不建议在重度心律不齐较轻的患者中使用。避免对无症状的室性早搏的患者进行治疗[见警告和注意事项(5.2) ]。
房颤/房扑复发的延迟(AFIB / AFL)
Sorine(盐酸索他洛尔)片剂适用于维持目前窦性心律的症状性AFIB / AFL患者的正常窦性心律(延迟AFIB / AFL复发)。
使用限制:
由于Sorine(盐酸索他洛尔)片剂会导致危及生命的室性心律失常,因此应将其保留给AFIB / AFL高度症状的患者使用。阵发性AFIB容易逆转(例如通过Valsalva手术)的患者通常不应给予Sorine(盐酸索他洛尔)片剂。
Sorine剂量和管理
口服索他洛尔疗法的一般安全措施
在开始Sorine(盐酸索他洛尔)片剂之前,请停用其他抗心律不齐疗法,如果患者的临床情况允许,请仔细监测至少2至3个血浆半衰期[请参见药物相互作用(7) ]。
在可以提供心脏复苏和连续心电图监测的设施中,住院治疗的患者至少应在3天或使用稳定剂开始使用索他洛尔治疗之前,应住院治疗。在接受过严重心律不齐管理培训的人员在场的情况下,开始口服索他洛尔治疗。开始治疗前,请执行基线心电图以确定QT间隔,并测量并标准化血清钾和镁水平。测量血清肌酐并计算估计的肌酐清除率,以建立适当的给药间隔(插入交叉参考肾给药)。不断监测每次剂量增加的患者,直至达到稳定状态。每次给药后2至4小时确定QT c 。
在住院期间将患者接受足够的索他洛尔治疗,从住院环境中释放索他洛尔,以允许不间断的治疗,直到患者可以服用索他洛尔处方为止。
建议错过剂量的患者在通常时间服用下一剂。不要加倍剂量或缩短给药间隔。
室性心律失常的成人剂量
建议的初始剂量为每天两次80毫克。如果QT c <500毫秒,此剂量可以每3天每天增加80 mg的增量[请参阅警告和注意事项(5.1) ] 。持续监测患者,直到达到稳态血液水平。在大多数患者中,总剂量为每日160-320 mg /天,分两次或三次给药(由于索他洛尔具有较长的终末消除半衰期,每天给药两次以上),可获得治疗效果通常是没有必要的)。在难治性危及生命的心律失常患者中,口服剂量高达480至640 mg / day。
成人预防AFIB / AFL复发的剂量
建议的初始剂量为每天两次80毫克。如果QT c <500毫秒,此剂量可以每3天每天增加80 mg的增量[请参阅警告和注意事项(5.1) ] 。持续监测患者,直到达到稳态血液水平。大多数患者每天两次120 mg会产生满意的反应。肌酐清除率<40 mL / min或QT c > 450的患者禁止使用索他洛尔[见禁忌症(4) ] 。
室性心律失常或AFIB / AFL的儿科剂量
在开始和重新开始索他洛尔治疗时,应对儿童采取与成人相同的预防措施。
对于2岁以上的孩子
对于肾功能正常的约2岁及以上的儿童,针对体表面积标准化的剂量既适合初始剂量,也适合增量剂量。由于儿童的III类效价与成人相差无几,因此达到成人剂量范围内的血浆浓度是适当的指南[请参见临床药理学( 12.1,12.3) ]。
根据儿科药代动力学数据,建议进行以下操作:
为了开始治疗,每天三次服用30 mg / m 2 (每日总剂量90 mg / m 2 )大约等于成人最初的每日160 mg总剂量。随后可能会发生最大为60 mg / m 2的滴定(大约相当于成人每日360 mg的总剂量)。滴定应以临床反应,心率和QT c为指导,最好在医院内增加剂量。在年龄调整后的正常肾功能患者中,应在两次剂量增加之间至少间隔36小时,以达到索他洛尔的稳态血浆浓度。
对于2岁以下的孩子
对于大约2岁或更小的儿童,上述儿科剂量应减少一个主要取决于年龄的因素,如下图所示,年龄以对数标度表示,以月为单位。

对于20个月大的儿童,建议肾功能正常的2岁或更大儿童的剂量应乘以0.97;初始起始剂量为(30×0.97)= 29.1 mg / m 2 ,每天给药3次。对于1个月大的孩子,起始剂量应乘以0.68;初始起始剂量为(30×0.68)= 20 mg / m 2 ,每天给药3次。对于大约1周的孩子,初始起始剂量应乘以0.3;起始剂量为(30×0.3)= 9 mg / m 2 。使用类似的计算进行剂量滴定。
由于索他洛尔的半衰期随年龄的减少(约2岁以下)而降低,因此达到稳态的时间也将增加。因此,新生儿的稳态时间可能长达一周或更长时间。
肾功能不全患者的剂量
大人
在肾功能降低的任何年龄组中,都应以较低剂量或增加剂量间隔使用索他洛尔。在任何剂量和/或频率下达到稳态都需要更长的时间。密切监测心率和QT c 。
肾功能不全的剂量增加应在适当的时间间隔内至少给药5次后进行(表1)。透析中部分除去了索他洛尔;透析患者的剂量尚无具体建议。
初始剂量80 mg和后续剂量应按表1或表2列出的间隔时间给药。
| 肌酐清除率mL / min | 加药间隔(小时) |
|---|---|
| > 60 | 12 |
| 30至59 | 24 |
| 10至29 | 36至48 |
| <10 | 剂量应个体化 |
| 肌酐清除率mL / min | 加药间隔(小时) |
|---|---|
| > 60 | 12 |
| 40至59 | 24 |
| <40 | 禁忌的 |
即席口服溶液的制备
可以使用含有0.1%苯甲酸钠(Syrup,NF)的简单糖浆按如下方式配制5 mg / mL的Sotalol盐酸盐糖浆:
- 量取120毫升的简单糖浆。
- 将糖浆转移到6盎司琥珀色塑料(对苯二甲酸乙二酯[PET])处方药瓶中。使用了超大的瓶子以留有顶部空间,因此在摇晃瓶子时会进行更有效的混合。
- 将五(5)份Sorine(盐酸索他洛尔)120毫克片剂加到瓶中。这些片剂原样添加;不必压碎片剂。片剂的添加也可以首先完成。如果优选,也可以将片剂压碎。如果药片被压碎,应注意将全部药片粉末转移到装有糖浆的瓶子中。
- 摇动瓶子以润湿片剂的整个表面。如果片剂已被压碎,则摇动瓶子直至达到终点。
- 让片剂水合至少两个小时。
- 至少经过两个小时后,在至少另外两个小时的过程中间歇性地摇动瓶子,直到片剂完全崩解。可将片剂水合过夜以简化崩解过程。
当获得糖浆中细颗粒的分散体时,便达到了终点。
该混合过程导致溶液中含有5 mg / mL的盐酸索他洛尔。固体细颗粒是片剂的水不溶性惰性成分。
稳定性研究表明,该悬浮液在15°C至30°C(59°F至86°F)[请参见USP室温控制]和环境湿度下储存时,可以稳定三个月。
剂型和优势
Sorine(盐酸索他洛尔片剂,USP)以白色胶囊状刻痕片剂形式提供:
- 80毫克药片的分数左侧刻有“ US”,分数右侧刻有“ 12”,未计分的一侧刻有“ 80”。
- 将120毫克药片刻在分数的左侧“ US”和刻在分数右侧的“ 13”上,在未计分的一侧刻上“ 120”。
- 将160 mg片剂刻在得分的左侧和右侧分别标记“ US”和“ 14”,将未标记的一侧刻有“ 160”。
- 将240毫克药片刻在分数的左侧和右侧分别标记“ US”和“ 15”,并将未刻痕的一侧标记为“ 240”。
禁忌症
Sorine(盐酸索他洛尔)片剂禁用于以下患者:
- 窦性心动过缓,病态窦房结综合征,二级和三级房室传导阻滞,除非存在起搏器功能正常
- 先天性或获得性长QT综合征
- 心源性休克或代偿性心力衰竭
- 血清钾<4 mEq / L
- 支气管哮喘或相关支气管痉挛性疾病
- 对索他洛尔过敏
为了治疗AFIB / AFL,Sorine(盐酸索他洛尔)片剂还禁止用于以下患者:
- 基线QT间隔> 450毫秒
- 肌酐清除率<40 mL / min
警告和注意事项
QT延长和心律失常
Sorine(盐酸索他洛尔)可引起严重的和潜在的致命性室性心律失常,例如持续的VT / VF,主要是Torsade de Pointes(TdP)型室性心动过速,一种与QT间隔延长相关的多形性室性心动过速。诸如肌酐清除率降低,女性,更高剂量,心率降低以及持续VT / VF或心力衰竭的病史等因素会增加TdP的风险。可以通过根据肌酐清除率调整索他洛尔的剂量并通过监测ECG来确定QT间隔的过度增加来降低TdP的风险[参见剂量和用法(2.1) ]。
在开始Sorine(盐酸索他洛尔)之前,先纠正低钾血症或低镁血症,因为这些情况可能会夸大QT延长的程度,并增加患扭转性尖锐湿疣的可能性。患有严重或长期腹泻的患者或接受利尿剂治疗的患者应特别注意电解质和酸碱平衡。
不仅在开始治疗时,而且在每次向上调整剂量时,都必须预料到心律失常事件[见剂量和给药方法(2.1) ] 。
通常,请勿将索他洛尔与已知会导致QT延长的其他药物一起使用[请参见药物相互作用(7.1) ]。
心动过缓/心脏传导阻滞/病窦综合征
在临床试验中,接受索他洛尔治疗的患者中有13%发生窦性心动过缓(心率低于50 bpm),并导致约3%的患者停药。心动过缓本身会增加患扭转性尖锐湿疣的风险。不到1%的患者发生窦性停顿,窦性停搏和窦房结功能障碍。 2次的发病率-或第三-degree AV块是大约1%。
鼻窦(盐酸索他洛尔)片剂禁止用于患有病态窦房结综合征的患者,因为它可能导致窦性心动过缓,窦性停顿或窦性停搏。
低血压
索他洛尔可显着降低收缩压和舒张压,并可能导致低血压。监测有边缘性心脏补偿的患者的血流动力学。
心脏衰竭
由于索他洛尔具有β受体阻滞作用,因此在起始或补充索他洛尔时可能会发生新的发作或加重心力衰竭。监测心力衰竭的体征和症状,如果出现症状,请中止治疗。
突然停药后的心脏缺血
β-肾上腺素能阻滞剂突然停止治疗后,可能会出现心绞痛加重和心肌梗塞。当停止长期服用Sorine时,尤其是在患有缺血性心脏病的患者中,如果可能的话,在1至2周内逐渐减少剂量,并监测患者。如果心绞痛明显加重或出现急性冠状动脉缺血,请适当治疗(考虑使用替代性的β受体阻滞剂)。警告患者不要在没有医生指导的情况下中断治疗。由于在使用索他洛尔治疗的患者中冠状动脉疾病可能很常见,但未被认识到,因此突然停药可能掩盖了潜在的冠状动脉供血不足。
支气管痉挛
患有支气管痉挛性疾病(例如慢性支气管炎和肺气肿)的患者不应接受β受体阻滞剂。如果要服用Sorine片剂,请使用最小有效剂量,以最大程度地抑制由内源或外源儿茶酚胺刺激β-2受体产生的支气管扩张作用。
糖尿病患者低血糖的掩盖体征
β受体阻滞剂可能掩盖低血糖引起的心动过速,但其他症状(如头晕和出汗)可能不会受到明显影响。糖尿病患者会出现血糖水平升高和胰岛素需求增加的情况。
甲状腺异常
避免在甲状腺疾病患者中突然停用β-受体阻滞剂,因为它可能导致甲状腺功能亢进症症状加重,包括甲状腺风暴。 Beta受体阻滞剂可能掩盖了某些甲亢的临床体征(例如心动过速)。
过敏反应
服用β受体阻滞剂时,对多种过敏原有过敏反应史的患者在反复挑战时可能会发生更严重的反应,无论是偶然,诊断或治疗。此类患者可能对通常用于治疗过敏反应的肾上腺素剂量无反应。
大手术
大手术之前,不应常规停用长期给予β受体阻滞剂的疗法;然而,心脏对反射性肾上腺素能刺激的反应能力受损可能会增加全身麻醉和手术程序的风险。
不良反应
临床试验经验
由于临床试验是在广泛不同的条件下进行的,因此无法将在某种药物的临床试验中观察到的不良反应率直接与另一种药物在临床试验中观察到的不良反应率进行比较,并且可能无法反映实际中观察到的不良反应率。
与索他洛尔明显相关的不良反应是典型的II类(β受体阻滞)和III类(心脏动作电位持续时间延长)作用,并且与剂量有关。
室性心律失常
严重不良反应
有持续性室性心动过速史的患者,口服索他洛尔治疗期间Torsade de Pointes的发生率为4%,VT恶化为1%。在其他较不严重的室性心律失常患者中,Torsade de Pointes的发生率为1%,新发或恶化的VT约为0.7%。 VT / VF患者的Torsade de Pointes心律失常的发生率如下表3所示。
| 每日剂量(毫克) | 普罗萨德角事件 | 平均QT c * (毫秒) |
|---|---|---|
| ()评估的患者人数 | ||
| ||
| 80 | 0(69) | 463(17) |
| 160 | 0.5(832) | 467(181) |
| 320 | 1.6(835) | 473(344) |
| 480 | 4.4(459) | 483(234) |
| 640 | 3.7(324) | 490(185) |
| > 640 | 5.8(103) | 512(62) |
下面的表4涉及尖端扭转的对疗法QT c和变化在QT C来自基线的患者的室性心律失常的发生率。但是,应该指出,在许多情况下,最高的治疗中QT c是在Torsade de Pointes事件发生时获得的治疗中的QT c ,因此该表夸大了高QT c的预测值。
| 治疗中QT c间隔(毫秒) | 普安特角事件 | 从QT c中的基准更改(毫秒) | 普安特角事件 |
|---|---|---|---|
| ()评估的患者人数 | |||
| <500 | 1.3%(1787) | <65 | 1.6%(1516) |
| 500至525 | 3.4%(236) | 65至80 | 3.2%(158) |
| 525至550 | 5.6%(125) | 80至100 | 4.1%(146) |
| > 550 | 10.8%(157) | 100至130 | 5.2%(115) |
| > 130 | 7.1%(99) | ||
| 车身系统/ 不良反应(首选术语) | 安慰剂 | 盐酸索他洛尔每日总剂量 | |
|---|---|---|---|
| N = 37 (%) | 320毫克 N = 38 (%) | 640毫克 N = 39 (%) | |
| 心血管的 | |||
| 胸痛 | 5.4 | 7.9 | 15.4 |
| 呼吸困难 | 2.7 | 18.4 | 20.5 |
| 心p | 2.7 | 7.9 | 5.1 |
| 血管舒张 | 2.7 | 0.0 | 5.1 |
| 神经系统 | |||
| 虚弱 | 8.1 | 10.5 | 20.5 |
| 头晕 | 5.4 | 13.2 | 17.9 |
| 疲劳 | 10.8 | 26.3 | 25.6 |
| 头痛 | 5.4 | 5.3 | 7.7 |
| 头昏眼花 | 8.1 | 15.8 | 5.1 |
| 睡眠问题 | 2.7 | 2.6 | 7.7 |
| 呼吸道 | |||
| 上呼吸道问题 | 2.7 | 2.6 | 12.8 |
| 特殊感官 | |||
| 视觉问题 | 2.7 | 5.3 | 0.0 |
在室性心律失常患者的试验中,导致盐酸索他洛尔停用的最常见不良反应是:疲劳4%,心动过缓(少于50 bpm)3%,呼吸困难3%,心律不齐3%,乏力2%和头晕2% 。这些不良反应中断的发生与剂量有关。
在早期剂量耐受性研究中报告了1例周围神经病,该病在停用盐酸索他洛后消失,并在患者再次接受该药物治疗后复发。
小儿患者
在一项针对25名SVT和/或VT的儿科患者的无盲多中心试验中,他们每天接受30、90和210 mg / m 2的剂量,每8小时给药一次,共9剂,无尖锐湿疣或其他严重的新的心律失常观测到的。每天接受30 mg / m 2的一(1)名患者因鼻窦停顿/心动过缓的频率增加而中断治疗。在每天90和210 mg / m 2的剂量水平上观察到其他心血管AE。他们包括QT延长(2例),窦性停顿/心动过缓(1例),心房扑动的严重程度增加和报告的胸痛(1例)。对值QTÇ≥525毫秒,看到在2例在210毫克/米2的每日剂量水平。婴儿和/或儿童中已报告了严重的不良事件,包括死亡,扭转型尖锐湿疣,其他心律失常,高度房室传导阻滞和心动过缓。
心房颤动/房扑
安慰剂对照的临床试验
在一项由4项安慰剂对照研究组成的临床试验人群中,对160到320 mg盐酸索他洛尔治疗的275例房颤(AFIB)/房扑(AFL)患者进行了表6所示的以下不良反应:至少有2%的接受安慰剂治疗的患者,其发生率低于盐酸索他洛尔治疗的患者。数据由人体系统和日剂量的盐酸索他洛尔和安慰剂组中的反应发生率表示。
| 车身系统/ 不良反应(首选术语) | 安慰剂 | 盐酸索他洛尔每日总剂量 | |
|---|---|---|---|
| N = 282 (%) | 160至240毫克 N = 153 (%) | > 240至320毫克 N = 122 (%) | |
| 心血管的 | |||
| 心动过缓 | 2.5 | 13.1 | 12.3 |
| 胃肠道 | |||
| 腹泻 | 2.1 | 5.2 | 5.7 |
| 恶心,呕吐 | 5.3 | 7.8 | 5.7 |
| 腹痛 | 2.5 | 3.9 | 2.5 |
| 一般 | |||
| 疲劳 | 8.5 | 19.6 | 18.9 |
| 多汗症 | 3.2 | 5.2 | 4.9 |
| 弱点 | 3.2 | 5.2 | 4.9 |
| 肌肉骨骼/结缔组织 | |||
| 肌肉骨骼疼痛 | 2.8 | 2.6 | 4.1 |
| 神经系统 | |||
| 头晕 | 12.4 | 16.3 | 13.1 |
| 头痛 | 5.3 | 3.3 | 11.5 |
| 呼吸道 | |||
| 咳嗽 | 2.5 | 3.3 | 2.5 |
| 呼吸困难 | 7.4 | 9.2 | 9.8 |
总体而言,在17%的患者中,由于不良事件导致的停药是必要的,在开始治疗后不到两周的患者中,有10%的患者发生了停药。导致停用盐酸索他洛尔的最常见不良反应是:疲劳4.6%,心动过缓2.4%,心律失常2.2%,呼吸困难2%和QT间隔延长1.4%。
上市后经验
在批准的索他洛尔使用期间,已确认以下药物不良反应。由于这些反应是从不确定大小的人群中自愿报告的,因此并非总是能够可靠地估计其发生频率或建立与药物暴露的因果关系。自引入以来的自愿报告包括以下方面的报告(每10,000名患者少于一份报告):情绪不稳,感觉模糊,协调失调,眩晕,麻痹,血小板减少,嗜酸性粒细胞增多,白细胞减少,光敏反应,发烧,肺水肿,高脂血症,肌痛,瘙痒,脱发
药物相互作用
抗心律失常药和其他延长QT的药物
尚未对Sotalol与延长QT间隔的其他药物进行研究,例如抗心律不齐药,某些吩噻嗪,三环类抗抑郁药,某些口服大环内酯类药物和某些喹诺酮类抗生素。在与索他洛尔一起给药之前,至少中断I类或III类抗心律不齐药物的半衰期。不建议将Ia类抗心律不齐药物(例如双吡酰胺,奎尼丁和普鲁卡因胺)和其他III类药物(例如,胺碘酮)与盐酸索他洛尔同时使用,因为它们具有延长难治性的潜力[请参阅警告和注意事项(5.2) ]。与Ib或Ic类抗心律不齐同时使用的经验很少。通过与盐酸索他洛尔同时使用其他β受体阻滞剂,也有望获得II类的附加作用。
地高辛
心律失常事件在接受地高辛治疗的接受索他洛尔治疗的患者中更为常见。尚不清楚在接受地高辛的患者中,这是否表示相互作用或与是否存在CHF(心律失常的已知危险因素)有关。洋地黄苷和β受体阻滞剂均会减慢房室传导并降低心率。并用可能增加心动过缓的风险。
钙通道阻滞药
可以预期,索他洛尔和钙阻断药对房室传导或心室功能有累加作用。监测此类患者的心动过缓和低血压迹象。
儿茶酚胺消耗剂
消耗儿茶酚胺的药物(如利血平和胍乙啶)与β受体阻滞剂同时使用可能会使静息交感神经张力过度降低。监测此类患者的低血压和/或明显的心动过缓可能会导致晕厥的迹象。
胰岛素和口服降糖药
可能会发生高血糖,可能需要调整胰岛素或抗糖尿病药的剂量[请参阅警告和注意事项5.7) ] 。
可乐定
与索他洛尔同时使用会增加心动过缓的风险。由于可乐定停药后有时会观察到β受体阻滞剂可能会增强反弹性高血压,因此在逐渐撤除可乐定前几天应停用索他洛尔,以减少反弹性高血压的风险。
抗酸剂
避免在含有氧化铝和氢氧化镁的抗酸药的2小时内服用口服索他洛尔。
在特定人群中的使用
怀孕
没有针对孕妇的充分且对照良好的研究。已显示索他洛尔可穿过胎盘,并在羊水中发现。在动物研究中,先天性异常没有增加,但是在索他洛尔剂量为最大推荐人类剂量(MRHD,基于表面积)的18倍时,早期吸收发生了增加。动物生殖研究并不总是能预测人类的反应。
在大鼠和兔子的器官形成过程中,分别以MRHD的9倍和7倍(基于表面积)进行生殖研究,未发现与他他洛尔相关的致畸潜力。在兔子中,六倍于MRHD的索他洛尔剂量会导致胎儿死亡以及母体毒性的轻微增加。索妥洛尔剂量是MRHD的3倍时,不会发生这种作用。在大鼠中,taltal剂量为MRHD的18倍会增加早期吸收的次数,而2.5倍MRHD的剂量不会使早期吸收增加。
护理母亲
索他洛尔从实验动物的乳汁中排出,据报道存在于人乳中。停止对Sorine进行护理。
儿科用
尚无索他洛尔在儿童中的安全性和有效性。然而,III类电生理学和β-阻断作用,药代动力学,和影响之间的关系(QT C之间以及静息心脏速率)和药物浓度已经在老化3天,12岁[见的儿童评价剂量和给药(2.4)和临床药理学(12.2) ] 。
肾功能不全
索他洛尔主要通过肾脏消除。应根据肌酐清除率调整给药间隔[见剂量和用法(2.5) ]。
过量
故意或意外过量服用索他洛尔已导致死亡。
药物过量的症状和治疗
最常见的体征是心动过缓,充血性心力衰竭,低血压,支气管痉挛和低血糖症。在大量故意使用过量索他洛尔(2至16克)的情况下,观察到以下临床发现:低血压,心动过缓,心搏停止,QT间隔延长,尖尖扭转型室速,室性心动过速和室性早搏。如果出现过量,应停止使用索他洛尔治疗,并密切观察患者。由于缺乏蛋白质结合,血液透析可用于降低索他洛尔血浆浓度。应仔细观察患者,直到QT间隔恢复正常并且心率回到> 50 bpm的水平。
用药过量后低血压的发生可能与最初的缓慢药物消除阶段(半衰期为30小时)有关,该阶段被认为是由于低血压引起的肾功能暂时降低。另外,如果需要,建议采取以下治疗措施:
心动过缓或心脏搏动停止:阿托品,另一种抗胆碱能药物,β-肾上腺素能激动剂或经静脉心脏起搏。
心脏传导阻滞:(二级和三级)静脉心脏起搏器。
低血压:(取决于相关因素)肾上腺素而不是异丙肾上腺素或去甲肾上腺素可能有用。
支气管痉挛:氨茶碱或气雾剂β-2-受体兴奋剂。可能需要高于正常剂量的β-2-受体兴奋剂。
Torsade de Pointes:直流电复律,静脉心脏起搏,肾上腺素,硫酸镁。
Sorine描述
Sorine含有盐酸索他洛尔,USP一种抗心律失常药物,具有II类(β-肾上腺素受体阻滞)和III类(心脏动作电位持续时间延长)特性。 Sorine(盐酸索他洛尔,美国药典)以白色胶囊状片剂形式提供,用于口服。盐酸索他洛尔是一种白色结晶固体,分子量为308.8。它是亲水的,可溶于水,丙二醇和乙醇,但仅微溶于氯仿。化学上,索他洛尔盐酸盐USP是d,1- N- [4- [1-羟基-2-[(1-甲基乙基)氨基]乙基]苯基]甲烷-磺酰胺一盐酸盐。分子式为C 12 H 20 N 2 O 3 S·HCl,并由以下结构式表示:

Sorine片剂包含以下非活性成分:微晶纤维素,乳糖一水合物,玉米淀粉,硬脂酸,硬脂酸镁和二氧化硅。
Sorine-临床药理学
作用机理
索他洛尔同时具有β肾上腺素受体阻滞(沃恩·威廉姆斯II类)和心脏动作电位持续时间延长(沃恩·威廉姆斯III类)的抗心律失常特性。索他洛尔的两种异构体具有相似的III类抗心律失常作用,而l异构体实际上负责所有的β受体阻滞活性。索他洛尔的β受体阻滞作用是非心脏选择性的,在约80毫克/天的剂量下最大一半,在320至640毫克/天的剂量下最大。索他洛尔不具有部分激动剂或膜稳定活性。尽管口服剂量低至25 mg时会发生明显的β受体阻滞作用,但仅在每日剂量160 mg及以上时才能看到显着的III类作用。
对于儿童,每日剂量为210 mg / m 2体表面积(BSA)时,可以看到III级电生理作用。在儿童中每日剂量≥90 mg / m 2时,观察到由于索他洛尔的β受体阻滞作用而使静息心率降低。
药效学
心脏电生理效应
盐酸索他洛尔延长了离体心肌细胞以及心室或心房肌的分离组织制剂(III类活性)中心脏动作电位的平台期。在完整的动物中,它会减慢心律,降低房室结传导并增加心房和心室肌以及传导组织的不应期。
在人类中,索他洛尔的II类(β受体阻滞剂)电生理作用表现为窦周期长度增加(心律减慢),AV淋巴结传导减少和AV淋巴结难治性增加。在人类中,III类电生理作用包括延长心房和心室单相动作电位,以及在顺行和逆行方向上有效延长不应期的心房肌,心室肌和房室辅助通路(如果存在)。当口服剂量为160至640 mg / day时,表面ECG在QT中显示与剂量相关的平均增加40至100毫秒,在QT c中显示10至40毫秒[见警告和注意事项(5.1) ]。没有观察到QRS间隔的明显改变。
在一项小型研究(n = 25)中,使用盐酸索他洛尔同时治疗的植入除颤器的患者的平均除颤阈值为6焦耳(2至15焦耳),而主要接受胺碘酮的非随机对照组的平均除颤阈值为16焦耳。
25名儿童在3天至12岁之间进行的无盲,多中心SVT和/或室速性心律失常的多中心试验(主要是新生儿和婴儿),接受了每天30、90和210 mg / m 2剂量的递增滴定方案每8小时加药一次,共9剂。在稳态期间,在3个剂量水平下,高于QT c区间基线的平均增加分别为2、14和29毫秒。在3个剂量水平下,高于QT c区间基线的平均最大增加分别为23、36和55毫秒。 RR间隔的稳态百分比增长分别为3%,9%和12%。与较大的孩子(BSA≥0.33米2)相比,最小的孩子(BSA <0.33米2)显示的倾向较大的III类效果(ΔQTc)和QT C之间的延长部分的频率增加。在较小的儿童中(BSA <0.33 m 2 ),β阻滞作用也趋于更大。索他洛尔的III类和β阻滞作用均与血浆浓度呈线性关系。
血液动力学
在一项针对12例平均左室射血分数为37%且心室性心动过速的患者的侵入性测量的全身血液动力学功能的研究中,每天两次两次服用盐酸索他洛尔的中位剂量为160 mg,每天两次,降低了28%稳定状态下服药2小时后心率下降,心脏指数降低24%。同时,全身血管阻力和中风量分别显示无明显增加,分别为25%和8%。一名患者由于充血性心力衰竭加重而中断治疗。在完成这项研究的11位患者中,肺毛细血管楔压从6.4 mmHg显着增加到11.8 mmHg。平均动脉压,平均肺动脉压和中风功指数没有明显变化。运动和异丙肾上腺素诱发的心动过速被盐酸索他洛尔所拮抗,总外周阻力少量增加。
在高血压患者中,索他洛尔可显着降低收缩压和舒张压。尽管索他洛尔的血流动力学耐受性通常良好,但是在心脏边缘补偿患者中心脏性能可能会下降[见警告和注意事项(5.3) ]。
药代动力学
索他洛尔的d和l对映体的药代动力学基本相同。
吸收性
在健康受试者中,索他洛尔的口服生物利用度为90%至100%。口服后,在2.5至4小时内达到峰值血浆浓度,并在2至3天内(即每天两次给药5至6剂后)达到稳态血浆浓度。在160至640 mg / day的剂量范围内,索他洛尔显示出与血浆浓度成正比的剂量。与标准餐一起服用时,与禁食状态下服用相比,索他洛尔的吸收减少了约20%。
分配
索他洛尔不结合血浆蛋白。分布发生在中央(血浆)和周围腔室。索他洛尔难以穿过血脑屏障。
代谢
索他洛尔不代谢,预期不会抑制或诱导任何CYP450酶。
排泄
索他洛尔的排泄主要通过未改变形式的肾脏排泄,因此在肾功能不全的情况下需要较低剂量[见剂量和用法(2.5) ]。索他洛尔的平均消除半衰期为12小时。每12小时给药一次,会导致谷底血浆浓度约为高峰浓度的一半。
特定人群
儿科:一项针对单剂量研究和多剂量研究的59位年龄在3天至12岁之间的儿童的综合分析显示,索他洛尔的药代动力学是一等的。在单剂量研究中每天服用30 mg / m 2的索他洛尔,在多剂量研究中每8小时服用30、90和210 mg / m 2的每日剂量。快速吸收后,平均水平在给药后2至3小时内出现峰值,消除了索他洛尔,平均半衰期为9.5小时。 1至2天后达到稳态。平均峰谷浓度比为2。BSA是最重要的协变量,与年龄相比,索他洛尔的药代动力学更为相关。最小的儿童(BSA <0.33 m 2 )比具有统一药物浓度曲线的较大儿童表现出更大的药物暴露(+ 59%)。受试者间的口腔清除率差异为22%。
老年:年龄不会显着改变盐酸索他洛尔的药代动力学,但老年患者的肾功能受损可增加终末消除半衰期,从而增加药物蓄积。
肾脏损害:索他洛尔主要通过肾小球滤过而通过肾脏消除,并在一定程度上通过肾小管分泌物消除。通过血清肌酐或肌酐清除率测量的肾功能与索他洛尔的消除率之间存在直接关系。在无尿患者中,索他洛尔的半衰期延长(最多69小时)。应根据肌酐清除率调整剂量或给药间隔[见剂量和给药方法(2.5) ]。
肝功能不全:肝功能不全患者的他他洛尔清除率无变化。
药物相互作用:
抗酸剂:在抗酸剂的2小时内口服口服索他洛尔可能导致C max和AUC分别降低26%和20%,因此静息心动过缓的作用降低25%。口服索他洛尔后两小时服用抗酸剂对索他洛尔的药代动力学或药效学没有影响。
氢氯噻嗪或华法林未观察到药代动力学相互作用。
非临床毒理学
致癌,诱变,生育力受损
在为期24个月的研究中,在137至275 mg / kg /天的剂量下,大鼠未观察到致癌的迹象(约为建议的最大人类口服剂量(MRHD)为mg / kg的30倍或为MRHD的mg / m的5倍) 2 )或在小鼠中,在24个月的研究中,剂量为4141至7122 mg / kg / day(约为MRHD的mg / kg的450至750倍,或MRHD的mg / m 2的36至63倍)。
未在致突变性或致裂性的任何特定测定中评估索他洛尔。
No significant reduction in fertility occurred in rats at oral doses of 1000 mg/kg/day (approximately 100 times the MRHD as mg/kg or 18 times the MRHD as mg/m 2 ) prior to mating, except for a small reduction in the number of offspring per litter.
Reproduction studies in rats and rabbits during organogenesis at 100 and 22 times the MRHD as mg/kg (9 and 7 times the MRHD as mg/m 2 ), respectively, did not reveal any teratogenic potential associated with sotalol hydrochloride. In rabbits, a high dose of sotalol hydrochloride (160 mg/kg/day) at 16 times the MRHD as mg/kg (6 times the MRHD as mg/m 2 ) produced a slight increase in fetal death, and maternal toxicity. Eight times the maximum dose (80 mg/kg/day or 3 times the MRHD as mg/m 2 ) did not result in an increased incidence of fetal deaths. In rats, 1000 mg/kg/day sotalol hydrochloride, 100 times the MRHD (18 times the MRHD as mg/m 2 ), increased the number of early resorptions, while at 14 times the maximum dose (2.5 times the MRHD as mg/m 2 ), no increase in early resorptions was noted. However, animal reproduction studies are not always predictive of human response.
临床研究
室性心律失常
Sotalol hydrochloride has been studied in life-threatening and less severe arrhythmias. In patients with frequent premature ventricular complexes (VPC), sotalol hydrochloride was significantly superior to placebo in reducing VPCs, paired VPCs and non-sustained ventricular tachycardia (NSVT); the response was dose-related through 640 mg/day with 80% to 85% of patients having at least a 75% reduction of VPCs. Sotalol hydrochloride was also superior, at the doses evaluated, to propranolol (40 to 80 mg TID) and similar to quinidine (200 to 400 mg QID) in reducing VPCs. In patients with life-threatening arrhythmias [sustained ventricular tachycardia/fibrillation (VT/VF)], sotalol hydrochloride was studied acutely [by suppression of programmed electrical stimulation (PES) induced VT and by suppression of Holter monitor evidence of sustained VT] and, in acute responders, chronically.
In a double-blind, randomized comparison of sotalol hydrochloride and procainamide given intravenously (total of 2 mg/kg sotalol hydrochloride vs. 19 mg/kg of procainamide over 90 minutes), sotalol hydrochloride suppressed PES induction in 30% of patients vs. 20% for procainamide (p=0.2).
In a randomized clinical trial [Electrophysiologic Study Versus Electrocardiographic Monitoring (ESVEM) Trial] comparing choice of antiarrhythmic therapy by PES suppression vs. Holter monitor selection (in each case followed by treadmill exercise testing) in patients with a history of sustained VT/VF who were also inducible by PES, the effectiveness acutely and chronically of sotalol hydrochloride was compared with that of 6 other drugs (procainamide, quinidine, mexiletine, propafenone, imipramine and pirmenol). Overall response, limited to first randomized drug, was 39% for sotalol hydrochloride and 30% for the pooled other drugs. Acute response rate for first drug randomized using suppression of PES induction was 36% for sotalol hydrochloride vs. a mean of 13% for the other drugs. Using the Holter monitoring endpoint (complete suppression of sustained VT, 90% suppression of NSVT, 80% suppression of VPC pairs, and at least 70% suppression of VPCs), sotalol hydrochloride yielded 41% response vs. 45% for the other drugs combined. Among responders placed on long-term therapy identified acutely as effective (by either PES or Holter), sotalol hydrochloride, when compared to the pool of other drugs, had the lowest two-year mortality (13% vs. 22%), the lowest two-year VT recurrence rate (30% vs. 60%), and the lowest withdrawal rate (38% vs. about 75% to 80%). The most commonly used doses of sotalol hydrochloride in this trial were 320 to 480 mg/day (66% of patients), with 16% receiving 240 mg/day or less and 18% receiving 640 mg or more.
It cannot be determined, however, in the absence of a controlled comparison of sotalol hydrochloride vs. no pharmacologic treatment (for example, in patients with implanted defibrillators) whether sotalol hydrochloride response causes improved survival or identifies a population with a good prognosis.
Sotalol hydrochloride has not been shown to enhance survival in patients with ventricular arrhythmias.
Clinical Studies in Supra-ventricular Arrhythmias
Sotalol hydrochloride has been studied in patients with symptomatic AFIB/AFL in two principal studies, one in patients with primarily paroxysmal AFIB/AFL, the other in patients with primarily chronic AFIB.
In one study, a US multicenter, randomized, placebo-controlled, double-blind, dose-response trial of patients with symptomatic primarily paroxysmal AFIB/AFL, three fixed dose levels of sotalol hydrochloride (80 mg, 120 mg and 160 mg) twice daily and placebo were compared in 253 patients. In patients with reduced creatinine clearance (40 to 60 mL/min) the same doses were given once daily. Patients were excluded for the following reasons: QT >450 msec; creatinine clearance <40 mL/min; intolerance to beta-blockers; bradycardia-tachycardia syndrom
已知共有561种药物与Sorine(索他洛尔)相互作用。
- 213种主要药物相互作用
- 320种中等程度的药物相互作用
- 28种次要药物相互作用
检查互动
最常检查的互动
查看Sorine(索他洛尔)与以下所列药物的相互作用报告。
- 阿昔洛韦
- 胺碘酮
- Cordarone(胺碘酮)
- 地尔硫卓
- 氟卡尼
- Lasix(速尿)
- 左甲状腺素
- 二甲双胍
- 扑热息痛(对乙酰氨基酚)
- 帕罗西汀
- 普鲁卡因胺
- 普罗坎比德(procainamide)
- 炔丙基(procainamide)
- Pronestyl-SR(普鲁卡因胺)
- 普萘洛尔
- 西布曲明
- 泰诺(对乙酰氨基酚)
- 华法林
- Xanax(阿普唑仑)
- Zoloft(舍曲林)
Sorine(sotalol)酒精/食物的相互作用
Sorine(sotalol)与酒精/食物有3种相互作用
Sorine(索他洛尔)疾病的相互作用
与Sorine(sotalol)有20种疾病相互作用,包括:
- 缓慢性心律失常/房室传导阻滞
- 心源性休克/低血压
- 瑞士法郎
- 糖尿病
- 过敏症
- 缺血性心脏病
- 聚偏二氟乙烯
- 哮喘/ COPD
- 血液透析
- QT间期延长
- 肾功能不全
- 脑血管功能不全
- 青光眼
- 高脂血症
- 甲亢
- 重症肌无力
- 嗜铬细胞瘤
- 银屑病
- 心动过速
- Prinzmetal的变异型心绞痛
药物相互作用分类
| 具有高度临床意义。避免组合;互动的风险大于收益。 | |
| 具有中等临床意义。通常避免组合;仅在特殊情况下使用。 | |
| 临床意义不大。降低风险;评估风险并考虑使用替代药物,采取措施规避相互作用风险和/或制定监测计划。 | |
| 没有可用的互动信息。 |
药物状态
- 可用性 仅处方
- 怀孕和哺乳 现有风险数据
- CSA时间表* 不是管制药物
- 审批历史 FDA的药物史
- 世界反兴奋剂机构 反兴奋剂分类
美国日本医生

Heather Benjamin MD

Heather Benjamin MD

Heather Miske DO

Heather Miske DO

Bert Hepner DO

渡邊剛

村上和成 教授

中山秀章 教授

村田朗
